Pourquoi et comment cela arrive ?
La paralysie faciale périphérique (PFP) est une condition neurologique qui affecte le nerf facial (nerf crânien VII). Elle entraîne une perte de la fonction motrice des muscles du visage, souvent d’un seul côté. Cette pathologie peut résulter de diverses étiologies, notamment des infections virales comme le virus de l’herpès, des traumatismes, des tumeurs, ou des conditions idiopathiques comme la paralysie de Bell. Parmi les complications associées, les problèmes ophtalmologiques sont particulièrement préoccupants en raison de l’incapacité à fermer correctement les paupières et à protéger l’œil.
Quelles sont les complications ophtalmologiques de la paralysie faciale périphérique ?
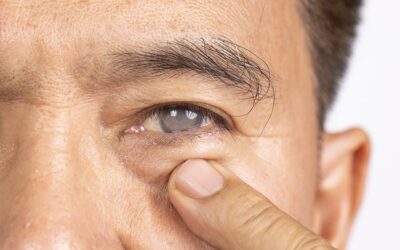
- Lagophtalmie : L’incapacité à fermer complètement la paupière (lagophtalmie) est une complication fréquente de la PFP. Cette condition expose la cornée à l’air, augmentant le risque de dessèchement, d’ulcérations cornéennes et d’infections.
- Exposition Cornéenne : En raison de l’exposition prolongée, la cornée peut souffrir de kératite d’exposition, caractérisée par une inflammation et une irritation de la cornée. Les patients peuvent ressentir des sensations de brûlure, de corps étranger, et présenter une vision floue.
- Épiphora : L’incapacité à cligner des yeux efficacement peut entraîner une accumulation de larmes, condition connue sous le nom d’épiphora. Cela peut être causé par une mauvaise évacuation des larmes due à la paralysie des muscles entourant le canal lacrymal.
- Ulcérations Cornéennes : L’exposition prolongée de la cornée sans protection adéquate peut conduire à des ulcérations cornéennes, qui sont des plaies ouvertes sur la surface de la cornée. Ces ulcérations peuvent s’infecter et entraîner une perte de vision si elles ne sont pas traitées correctement.
- Infections Oculaires : La cornée exposée est également plus sujette aux infections bactériennes, virales ou fongiques. Ces infections peuvent être sévères et nécessitent une intervention médicale immédiate pour éviter des dommages permanents à l’œil.
Quels sont les traitements des complications ophtalmologiques ?
Le traitement des complications ophtalmologiques de la PFP vise principalement à protéger la cornée et à maintenir une hydratation adéquate de l’œil.
- Lubrifiants Oculaires : Les larmes artificielles et les gels lubrifiants sont souvent prescrits pour maintenir la surface de l’œil humide et prévenir la kératite d’exposition. Les lubrifiants plus épais, comme les onguents, peuvent être utilisés la nuit pour offrir une protection prolongée.
- Chirurgie Tarsorrhaphie : Cette procédure chirurgicale consiste à suturer partiellement les paupières pour réduire l’ouverture palpébrale. Cela aide à protéger la cornée en limitant l’exposition à l’air. La tarsorrhaphie peut être temporaire ou permanente, selon la sévérité de la paralysie et la réponse du patient aux autres traitements.
- Poids de Paupière : L’implantation de petits poids en or ou en platine dans la paupière supérieure peut aider à rétablir la fermeture naturelle de l’œil. Ces poids agissent par gravité, aidant la paupière à se fermer plus facilement. Cette technique est réversible et peut être ajustée en fonction des besoins du patient.
- Canthopexie : Cette intervention chirurgicale, réalisée après la phase de consolidation, consiste à fixer la paupière externe distendue au cadre osseux afin d’éviter l’exposition cornéenne et le larmoiement excessif.
- Gouttes Antibiotiques : En cas de kératite d’exposition sévère ou d’ulcération cornéenne, des gouttes ou des pommades antibiotiques peuvent être prescrites pour prévenir ou traiter les infections. L’utilisation de bandages ou de lentilles thérapeutiques peut également être envisagée pour protéger la cornée pendant la guérison.
- Thérapies Physiques : La rééducation et les exercices physiques peuvent aider à améliorer la fonction musculaire faciale et à stimuler la régénération nerveuse. Des techniques comme l’électrostimulation peuvent être utilisées pour maintenir le tonus musculaire et prévenir l’atrophie.
Quel traitement en lui-même de la paralysie faciale périphérique en aigu et tardif ?
En plus des traitements spécifiques aux complications ophtalmologiques, le traitement global de la PFP comprend :
- Corticostéroïdes : Les corticostéroïdes sont souvent prescrits, notamment dans les cas de paralysie de Bell, pour réduire l’inflammation et le gonflement du nerf facial. Ils sont plus efficaces lorsqu’ils sont administrés rapidement après l’apparition des symptômes.
- Antiviraux : Dans les cas où une infection virale est suspectée, des médicaments antiviraux peuvent être ajoutés au traitement. Par exemple, l’acyclovir est utilisé pour traiter les infections à herpès.
- Décompression Chirurgicale : Dans certains cas, une intervention chirurgicale pour décompresser le nerf facial peut être envisagée, en particulier lorsque la cause de la paralysie est liée à une compression mécanique.
- Rééducation et Thérapie : La thérapie physique et la rééducation sont cruciales pour récupérer la fonction musculaire. Des exercices spécifiques peuvent aider à restaurer la mobilité et la coordination des muscles faciaux.
- Injection de Botox : Pour les patients présentant des spasmes musculaires ou des contractions involontaires après la récupération, des injections de toxine botulique (Botox) peuvent être utilisées pour détendre les muscles hyperactifs.
La paralysie faciale périphérique présente un ensemble complexe de défis, notamment en ce qui concerne les complications ophtalmologiques. La prise en charge efficace de ces complications est essentielle pour prévenir les dommages oculaires et maintenir la qualité de vie des patients. Une approche multidisciplinaire impliquant des ophtalmologistes, des neurologues, des chirurgiens plasticiens et des physiothérapeutes est souvent nécessaire pour offrir un traitement complet et personnalisé. La rapidité du diagnostic et du traitement joue également un rôle crucial dans la récupération fonctionnelle et la prévention des séquelles permanentes.